SÃO PAULO, SP (FOLHAPRESS) – Dos estimulantes que eram como uma paulada farmacológica no cérebro às moléculas que copiam e até superam hormônios gastrointestinais, a evolução dos remédios para emagrecer reflete um movimento da medicina: sair de mecanismos amplos e pouco seletivos para estratégias cada vez mais precisas.
Se anfetaminas reduziam o apetite ao custo de efeitos colaterais graves, hoje drogas mais modernas, como a semaglutida e a tirzepatida, conseguem modular a fome e a saciedade em pontos-chave da maquinaria hormonal do trato gastrointestinal e do sistema nervoso central, com resultados sem precedentes no controle da obesidade.
Claro, se fosse possível, todo mundo ia querer emagrecer por conta própria, mas nem sempre é. A complexidade da obesidade e de suas causas -que vão da genética aos chamados sistemas alimentares obesogênicos- faz com que o portfólio crescente de soluções seja muito bem-vindo. De estratégias de reeducação alimentar e práticas esportivas à cirurgia bariátrica, tudo é válido em busca de mais saúde, inclusive recorrer aos fármacos emagrecedores.
Nas décadas de 1970 e 1980, as anfetaminas e seus derivados dominaram as prescrições para perda de peso. No Brasil, o arsenal incluía anfepramona, femproporex e mazindol, todas com ação no sistema nervoso central. Essas drogas aumentavam a liberação de neurotransmissores como dopamina e noradrenalina, reduzindo a sensação de fome e aumentando o estado de alerta.
Se as canetas com os remédios mais modernos custam mais de R$ 1.000, as drogas mais antigas não pesavam assim no bolso. “Eram medicamentos eficazes, muito baratos. Havia pacientes que respondiam de uma forma excelente, com baixa incidência de efeitos colaterais. Isso quando usados numa prática de rotina. No entanto, existia um abuso. Muitos tomavam uma dose cavalar. Então os pacientes emagreciam muito rápido, mas não dormiam, tinham mudança de comportamento, pelo uso errado da medicação”, conta a endocrinologista Maria Edna de Melo, do grupo de obesidade do Hospital das Clínicas da USP (Universidade de São Paulo).
“Insônia, irritabilidade e alterações de comportamento e cardiovasculares eram efeitos colaterais frequentes, não desprezíveis, que dificultavam suas prescrições e culminaram com a proibição das drogas em nosso país”, explica Antonio Carlos do Nascimento, doutor em endocrinologia e metabologia pela Faculdade de Medicina da USP.
Nos últimos anos tentou-se liberar o registro dessas medicações por meio de projetos de lei e iniciativas no Legislativo, mas preponderou a visão da Anvisa, de que os riscos de dependência, abuso e complicações cardiovasculares superavam os potenciais benefícios clínicos, levando à manutenção da proibição. Nos EUA, porém, algumas dessas substâncias, como a fentermina, continuam em uso e vão bem nas vendas.
Foi na virada dos anos 1990 que chegou ao estrelato o orlistate (Xenical). Em vez de uma atuação na circuitaria cerebral, a ação era no intestino. O medicamento inibe a enzima lipase pancreática, responsável por quebrar as gorduras da dieta em moléculas menores para absorção. Ao bloquear cerca de 30% dessa absorção, o orlistate reduz as calorias disponíveis para o corpo.
“Ele não exerce influência no sistema nervoso central, e se provou mais eficaz como laxante e modificador da flora intestinal do que um fármaco emagrecedor”, resume Nascimento. Os efeitos adversos incluem diarreia oleosa, urgência evacuatória e flatulência com perda fecal, especialmente após refeições ricas em gordura. Além disso, como não atuava na regulação central do apetite, seu impacto no peso era modesto.
“Veio como uma revolução, porque era aquela pílula da churrascaria, que você podia comer o que quisesse e iria eliminar. Só que como isso saía é que as pessoas não imaginavam… E acabou levando a muitos efeitos colaterais de uma forma bem desagradável”, diz Melo.
Já nos anos 2000, esteve em pauta a sibutramina, que tinha um mecanismo mais próximo ao das anfetaminas, mas considerado mais seguro. Ela é um inibidor da recaptação de serotonina e noradrenalina, neurotransmissores envolvidos no controle da saciedade. “Exercer sua principal ação moduladora no centro da saciedade fez da sibutramina uma inovação, como confortar mais com menores ingestões calóricas”, diz Nascimento.
Mas, de novo, nem tudo eram flores. Estudos mostraram que, em idosos, a molécula aumentava o risco de AVC, além de não sustentar a perda de peso a longo prazo. Por isso, sua venda foi restrita em vários países. Melo conta que, também pelo baixo custo, muitos pacientes se beneficiam -mas que não é algo para todos.
“A gente não prescreve sibutramina para paciente que tem doença cardiovascular, problema psiquiátrico, ou altíssimo risco cardiovascular, ou que seja de mais idade. Mas ainda é muito usada aqui no Brasil. Graças a Deus que tem, porque é uma medicação que é de baixo custo e que sim, tem benefícios para o paciente”, diz a médica.
A era contemporânea dos emagrecedores se inicia pouco depois disso. Em 2005, veio a exenatida, primeira representante dos análogos do GLP-1. Esses medicamentos imitam esse hormônio intestinal liberado após as refeições. O GLP-1 atua em múltiplos alvos: estimula a secreção de insulina (que reduz o açúcar da corrente sanguínea), retarda o esvaziamento do estômago e, no sistema nervoso central, reduz a fome e aumenta a sensação de saciedade.
Nascimento lembra que os primeiros passos foram limitados por efeitos colaterais: “A exenatida oferecia competência inédita para o controle do diabetes tipo 2 e o benefício adicional do emagrecimento, mas a enorme frequência de efeitos colaterais, como náuseas, vômitos e diarreias, foi fator limitante para seu uso.”
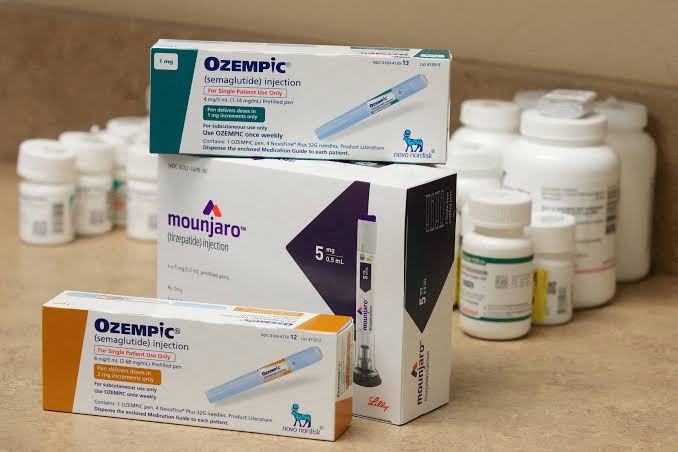
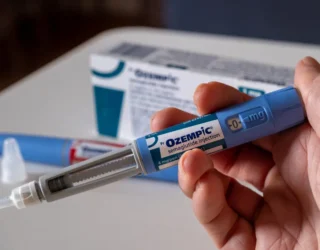
A consolidação veio em 2010 com a liraglutida (Victoza e, depois, Saxenda), que se mostrou eficaz tanto no controle do diabetes quanto na perda de peso, inclusive em pessoas sem diabetes. Hoje, os protagonistas são a semaglutida (Ozempic/Wegovy) e a tirzepatida (Mounjaro). A primeira é outro agonista de GLP-1, com efeito médio de cerca de 15% de perda de peso corporal. A segunda combina a ação no GLP-1 com a ativação do receptor do GIP (polipeptídeo inibitório gástrico), com efeito em torno de 20%, uma “capacidade emagrecedora incrível”, segundo Nascimento.
Ao aproveitar mecanismos fisiológicos naturais de regulação da fome e do metabolismo, os agonistas de GLP-1 conquistaram espaço ao agir diretamente nos circuitos da saciedade, permitem um controle mais consistente da ingestão calórica, sem depender apenas da força de vontade do paciente.
“O diferencial desses medicamentos mais novos está na tolerabilidade, porque são medicamentos de um potencial mais amplo. Então a gente pode receitar para paciente que teve cardiopatia, doença psiquiátrica”, explica Melo.
Os análogos de GLP-1 não estão livres de efeitos colaterais. Os mais comuns são os gastrointestinais, como náuseas, vômitos, sobretudo no início do tratamento. Há efeitos mais raros como pancreatite aguda e cálculos biliares associados à perda rápida de peso. Mas o consenso é que a balança é bem favorável ao uso deles.
Estaríamos, dessa forma, numa espécie de oásis farmacológico para o tratamento da obesidade? Não, por causa do alto preço das drogas mais modernas, e que permanecem indisponíveis no SUS. “A gente ainda tem um acesso muito difícil para a população, ou seja, quem mais precisa é quem menos tem acesso”, diz a médica.
Cálculos sugerem que, embora caros, esses medicamentos podem gerar economia a médio e longo prazo ao reduzir hospitalizações, complicações cardiovasculares e custos associados à obesidade e ao diabetes tipo 2. Pacientes que respondem bem ao tratamento vivem mais anos livres de doenças graves, o que reforça a visão de que investir nesses fármacos pode ser mais barato do que arcar com as consequências da obesidade não tratada.